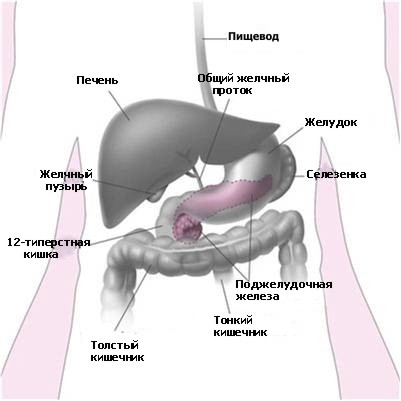
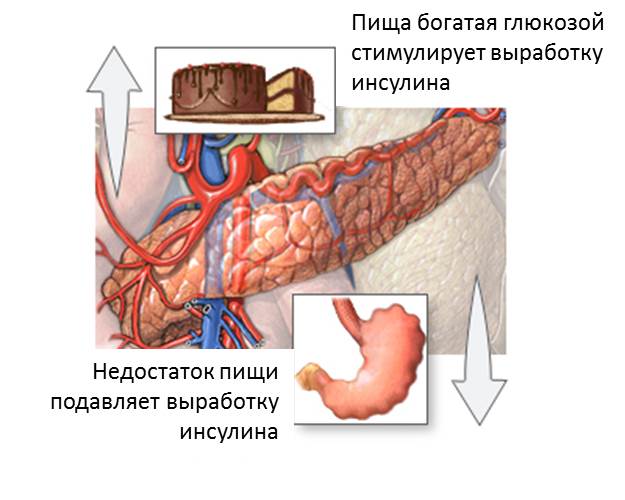
Причины
Ученые пока не уверены, появляется ли метаболический синдром из-за какой-то одной причины. Однако известно, что все риски связанные с данным синдромом обусловлены ожирением или просто излишним весом.
Самые главные факторы риска метаболического синдрома:
Скопление лишнего веса в средней и верхней частях организма (центральное ожирение), при котором тело можно описать как «яблоковидное».
Инсулинорезистентность. Тело использует инсулин менее эффективно, чем в нормальном состоянии. Инсулин необходим организму для контроля сахара в организме. В результате неэффективного использования инсулина, в организме повышается уровень сахара и жира.
Другие факторы риска включают в себя:
- Возраст
- Генетическая предрасположенность к возникновению метаболического синдрома
- Гормональные изменения
- Недостаток физической активности
Люди, страдающие от метаболического синдрома, зачастую имеют и другие проблемы, которые могут быть причиной заболевания или просто ухудшить ее течение, и привести к следующим последствиям:
- Излишнее свертывание крови
- Повышение в крови веществ, которые являются признаком воспаления во всем организме
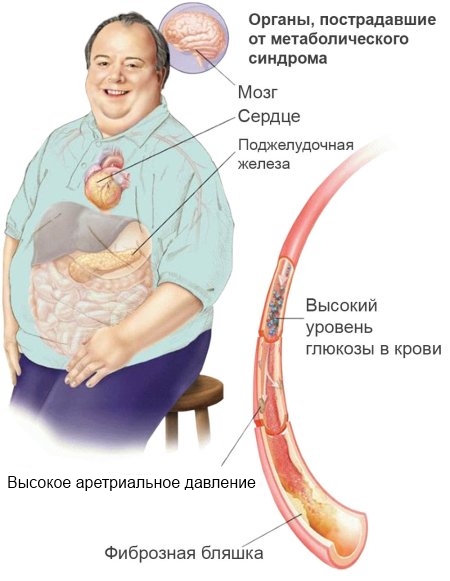
Диагностика
Пациент страдает от метаболического синдрома, если у него есть три и более из нижеперечисленных симптомов:
- Артериальное давление выше 130/85 мм рт.ст.
- Уровень сахара в крови натощак превышает 100 мг / дл
- Большая окружность талии:
У мужчин – более 100 сантиметров
У женщин – более 88 сантиметров
- Низкий уровень холестерина в составе липопротеинов высокой плотности:
У мужчин – менее 40 мг/дл
У женщин – менее 50 мг/дл
- Уровень триглицеридов выше, чем 150 мг / дл
Лечение
Целью лечения является уменьшение риска возникновения сердечных заболеваний и диабета. Лечащий врач может порекомендовать пациенту изменить образ жизни и посоветовать лекарства для снижения артериального давления, холестерина ЛПНП и уровня сахара в крови.
Избавление от лишнего веса. Для человека, который страдает метаболическим синдромом, необходимо скинуть от 7-10 процентов веса. Вполне вероятно в день ему придется есть на 500-1000 калорий меньше.
Выделять хотя бы 30 минут на физические упражнения средней интенсивности, такие как ходьба, 5-7 раз в неделю.
Уменьшить уровень холестерина в крови путем похудания, физической активности и препаратов для снижения уровня холестерина, если таковые потребуются.
Уменьшить уровень артериального давления путем похудания, физических упражнений, или лекарственных препаратов, если таковые потребуются.
Курящие люди должны бросить пагубную привычку.
Течение болезни
Люди с метаболическим синдромом имеют повышенный риск развития заболеваний сердца, диабета второго типа, инсульта, заболеваний почек и могут страдать от недостаточного кровоснабжения ног.
Когда обращаться к врачу
Обратитесь к врачу, если у вас есть признаки или симптомы этого заболевания.